昆明医科大学第二附属医院
云南省昆明 单位邮编:650101
摘要:目的:探讨经呼吸湿化治疗仪联合肺康复对呼吸衰竭老年患者治疗的临床效果。方法:选取2021年12月—2022年12月医院诊治的呼吸衰竭老年患者110例作为研究对象,根据简单1∶1分配原则把患者分为观察组与对照组,各55例。对照组给予经鼻高流量氧气湿化治疗,观察组以对照组为基础给予治疗,比较两组临床疗效、PSI与SOFA评分、并发症发生情况。结果:观察组总有效率为98.18%,高于对照组的87.27%(P<0.05)。两组治疗后PSI与SOFA评分低于治疗前,且观察组低于对照组(P<0.05);观察组并发症发生率低于对照组(P<0.05)。结论:呼吸湿化治疗仪联合肺康复治疗COPD合并Ⅱ型呼吸衰竭患者可改善呼吸功能,恢复心率,降低ICU住院率和插管率,促进患者恢复,值得推广。
关键词:高流量呼吸湿化治疗仪;呼吸衰竭;治疗
引言
慢性阻塞性肺疾病(COPD)为临床常见病,在老年群体中较为常见,以呼吸受限、胸闷气短、咳痰咳嗽为主要临床症状。COPD患者病情容易反复发作,机体功能呈现退行性病变,老年患者多数合并高血压、糖尿病等严重的基础疾病,极易诱发Ⅱ型呼吸衰竭等并发症,对患者的生活质量造成严重影响,威胁患者的生命安全。临床研究发现呼吸湿化治疗仪在COPD合并Ⅱ型呼吸衰竭患者中获得良好疗效,可以减少患者的插管率及病死率,国内对于呼吸治疗仪应用于慢性阻塞性肺疾病方面的研究众多,效果也参差不齐。本文旨在探讨呼吸湿化治疗仪联合肺康复治疗COPD合并Ⅱ型呼吸衰竭患者效果,现报道如下。
1资料与方法
1.1一般资料
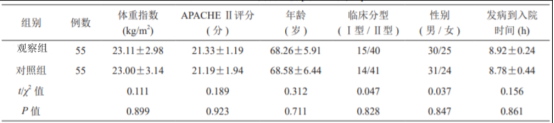
选取2021年12月—2022年12月医院诊治的呼吸衰竭老年患者110例作为研究对象。纳入标准:符合呼吸衰竭的诊断标准;年龄60~80岁;存在喘息、气促、肺部湿啰音等临床症状;呼吸频次≥25次/min;无其他呼吸系统疾病者;预计生存期≥1个月。排除标准:合并肿瘤患者;沟通障碍者;精神疾病者;合并有神经系统疾病者;临床资料缺乏者;依从性不佳者;肝肾功能不全患者。根据简单1∶1分配原则把患者分为观察组与对照组,各55例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院伦理委员会批准,患者知情同意并签署知情同意书。
表1 两组一般资料比较[(x±s),n]
1.2方法
呼吸湿化治疗仪治疗,设备:选用费雪PT101AZ高流量湿化仪,设定参数:高流速50~60L/min,吸入气中的氧浓度分数(FiO2)为29%~35%,根据患者的血气分析指标对参数进行动态调整,温度设定为31~37℃,连续治疗14d,肺康复治疗。呼吸湿化治疗仪使用方法同A组,肺康复治疗:(1)缩唇呼吸训练,快速耸肩,鼻吸气后嘴唇缩紧,类似吹口哨状将气体缓慢呼出,吸呼时间比1︰2,频率7~8次/min,每次20min。(2)郑氏康复锻炼,采用郑氏多功能呼吸康复排痰阀锻炼患者排痰,依据患者的呼吸情况调节排痰阀压力旋转按钮,呼气末压力为1~35cmH2O,呼气时弹簧的张力促使呼气阀反复开合,并且同步产生震荡波传至气道,使气道分泌物松解,帮助患者排痰。(3)呼吸肌锻炼,取下呼吸机,低流量吸氧,取半卧位,指导患者放松全身,将嘴闭紧,采取腹式深呼吸,在缩唇呈现口哨状呼气,3次/d,5min/次。连续治疗14d。
1.3观察指标
①疗效标准:治愈为治疗后患者一般情况显著好转,肺部湿啰音消失;好转为治疗后患者一般状态有所好转,肺部湿啰音显著减少;无效为未达到上述标准甚或恶化;总有效率=(治愈+好转)/总例数×100.0%。②疾病状况:采用疾病严重度指数(PSI)评分与序贯器官衰竭(SOFA)评分进行评估,其中PSI评分采用百分制来反映患者的病情,分数越高表明患者疾病状况越差;SOFA评分采用了呼吸、凝血、肝、循环、神经及肾脏6个维度来反映器官系统的功能,每个维度为0~4分,分数越高表明患者疾病状况越差。③并发症情况:包括低氧血症、高碳酸血症、呼吸暂停、肺部感染等。
1.4统计学方法
采用SPSS24.0对研究对象采集的数据进行分析处理,计量数据采用(![]() ±s)表示;计数资料采用%表示,使用χ2对数据进行校检;P>0.05为差异无统计学意义。
±s)表示;计数资料采用%表示,使用χ2对数据进行校检;P>0.05为差异无统计学意义。
2结果
2.1两组临床疗效比较
观察组总有效率高于对照组(P<0.05),见表2。
表2 两组临床疗效比较[n(%)]

2.2两组PSI与SOFA评分比较
两组治疗后PSI与SOFA评分低于治疗前,且观察组低于对照组(P<0.05),见表3。
表3 两组PSI与SOFA评分比较[(x±s),分]

2.3 两组并发症发生情况比较
观察组并发症发生率低于对照组(P<0.05),见表4。
表4 两组并发症发生情况比较[n(%)]

3讨论
COPD合并Ⅱ型呼吸衰竭患者的主要特点是呼吸道气流受限,外界粉尘、有毒颗粒、气体等因素刺激诱发呼吸道炎症,一方面导致气道浸润,促使细胞分泌黏液增加,患者表现为痰量增加,气道阻塞。另一方面,炎症对呼吸道反复刺激,累及到患者的肺部,进一步加重黏液的分泌增加,并且在自体呼吸道反复修复,在呼吸受限的情况下,导致肺过度充气,出现内源性呼气末正压,加重肺部损伤,COPD合并Ⅱ型呼吸衰竭患者治疗的首要问题是改善呼吸。呼吸湿化治疗仪应用高流速正压氧疗技术可以保证患者在自主呼吸状态下维持有效气道压,促进CO2的排出,防止肺泡萎陷,促进肺复张,从而降低气道阻力,减少呼吸做功,缓解呼吸肌疲劳,改善患者通气。肺康复训练可通过呼吸训练的方式逐步提升患者呼吸肌与肺部通气功能,缓解呼吸困难症状。另外采用循序渐进的四肢运动训练提升肌细胞氧传送能力,调节氧代谢功能使肌体产生无氧代谢,降低血乳酸水平,缓解呼吸困难症状。国内研究表明,在COPD急性期患者通过肺康复干预7d后慢阻肺自我评估测试量表评分明显降低,可以提高慢性阻塞性肺疾病急性加重期(AECOPD)患者住院期间的运动能力。呼吸湿化治疗仪联合肺康复可改善COPD合并Ⅱ型呼吸衰竭患者呼吸功能,恢复心率,降低ICU住院率和插管率,促进患者恢复。呼吸湿化治疗仪联合肺康复在治疗COPD合并Ⅱ型呼吸衰竭过程中具有协同作用,一方面缓解呼吸兴奋剂引起的副作用,缓解呼吸肌疲劳,减少呼吸抑制发生,另一方面提高患者膈肌功能,改善通气量,呼吸加快加深,减少CO2潴留,增加氧气量。
结束语
综上所述,呼吸湿化治疗仪联合肺康复可改善COPD合并Ⅱ型呼吸衰竭患者呼吸功能,恢复心率,降低ICU住院率和插管率,促进患者恢复,值得推广。
参考文献
[1]黄国权,李仲展,陆广生.呼吸湿化治疗仪在慢性阻塞性肺疾病致呼吸衰竭序贯通气中的应用[J].中国现代医药杂志,2020,22(12):33-36.
[2]沈兰君.高流量呼吸湿化治疗仪在食管癌术后并发急性呼吸衰竭患者治疗中的效果观察及护理[J].中国现代医生,2020,58(29):170-173+177.
[3]曾瀛,高琳,陈勇.经鼻高流量氧气湿化治疗脑卒中伴呼吸衰竭对患者血气分析指标与神经功能及预后的影响[J].当代医学,2020,26(27):3-5.
[4]吴佳福,刘强,翟文庆.呼吸湿化治疗仪在Ⅰ型呼吸衰竭患者中的应用[J].中外医学研究,2019,17(14):3-5.
[5]刘美芹,叶玉玲,晏晓颖.呼吸湿化治疗仪在慢性阻塞性肺疾病急性加重期患者中的应用[J].齐鲁护理杂志,2019,25(01):62-64.