华亭市第一人民医院 744100
摘要:目的分析与调查川崎病患儿的冠脉受损的高危因素,为改善患儿预后提供参考。方法:采用病例对照的方法,研究时间为2016年8月至2020年10月,选择52例在本院诊治的川崎病患儿,调查所有患者的流行病学状况并进行血液学检测。随访患儿的冠脉受损发生情况并进行高危因素调查与分析。结果:随访6个月,52例川崎病患儿中继发冠脉受损15例,发生率为29.3%,作为病例组,37例冠脉未受损的为对照组。两组一般资料对比无统计学意义(P>0.05)。两组入院时的白细胞计数、血小板计数、红细胞比容与血红蛋白值对比差异无统计学意义(P>0.05)。病例组入院时的血化验相关性的指标有:白细胞、中性粒细胞百分比、血红蛋白、血小板、CRP、PCT、D-二聚体、血沉、ALT、N端-B型钠尿肽前体都显著高于对照组(P<0.05)。Logistic回归方程分析显示KD患儿冠状动脉损伤的危险因素有性别、丙种球蛋白使用剂量、发热持续时间及治疗是否及时等;结论:川崎病继发冠脉受损比较常见,临床症状多表现为皮疹、球结膜充血、颈部淋巴结肿大、手足肿胀,IL-1β、IL-6、TNF-α为导致冠脉受损发生的影响因素。
关键词:川崎病患儿;冠脉受损;高危因素
引言
川崎病是一种急性发热出疹性疾病,是婴幼儿多发疾病,主要特点为急性发热性以及多系统出现病变,临床也将其称为皮肤黏膜淋巴结综合征。流行病学调查发现川崎病为感染因素引起的急性免疫调节紊乱,并发现遗传因素与这一疾病的发生有明显相关性,虽临床还没有完全明确其致病原因,但发现其病理变化主要是全身性非特异性血管炎,会对冠状动脉造成累及,引起冠状动脉瘤,导致冠状动脉发生狭窄改变或者出现血栓,严重情况下会引发心肌梗死,威胁婴幼儿生命安全。在全部儿童川崎病中,婴幼儿占有较大比重,且由于婴幼儿机体抵抗力差,病死率更高,为了保障婴幼儿川崎病的安全,增加对川崎病的认识,该研究以该院2016年8月至2020年10月,选择52例婴幼儿川崎病为对象进行回顾性分析,总结其临床特点以及诊疗情况,现报道如下。
1资料与方法
1.1一般资料
采用病例对照的方法,研究时间为2016年8月至2020年10月,选择52例在本院诊治的川崎病患儿,纳入标准:年龄≤8岁;本院伦理委员会批准了此次研究;符合川崎病的诊断标准(发热≥5d,双侧眼球结膜充血,多形性皮疹,四肢末端改变,颈部淋巴结肿大);临床与随访资料完整。排除标准:临床与随访资料缺乏者;合并先天性心肝肾异常患儿。
1.2方法
1.2.1血液标本采集与检测
所有KD患儿于入院第1天IVIG治疗前和出院当天分别采集外周静脉血2mL于EDTA-K2抗凝管,充分混匀;上呼吸道病毒感染患儿(发热≥3d,未自行应用抗病毒或抗菌药物)于就诊时采集血液标本;健康对照组于体检当日采集空腹血。血液标本应用SysmexXN350血液常规分析仪行血常规检测后,3000r/min离心10min分离血浆,并于-80℃冰箱保存。应用EliKineTMELISA试剂盒(美国Abbkine公司)检测血标本sCD100水平。
1.2.2流行病学调查
回顾性分析婴幼儿临床资料,统计分析婴幼儿临床表现、实验室检查结果、超声检查结果、诊断情况、确诊情况、治疗与预后情况。
1.3观察指标
预后情况,常规血液学指标对比,细胞因子表达对比,影响因素分析。
1.4统计学方法
采用SPSS20.0对研究对象采集的数据进行分析处理,计量数据采用( ±s)表示;计数资料采用%表示,使用χ2对数据进行校检;P>0.05为差异无统计学意义。
±s)表示;计数资料采用%表示,使用χ2对数据进行校检;P>0.05为差异无统计学意义。
2结果
2.1预后情况
随访6个月,52例川崎病患儿中继发冠脉受损15例,发生率为29.3%,作为病例组,37例冠脉未受损的为对照组。两组一般资料对比无统计学意义(P>0.05)。见表1。

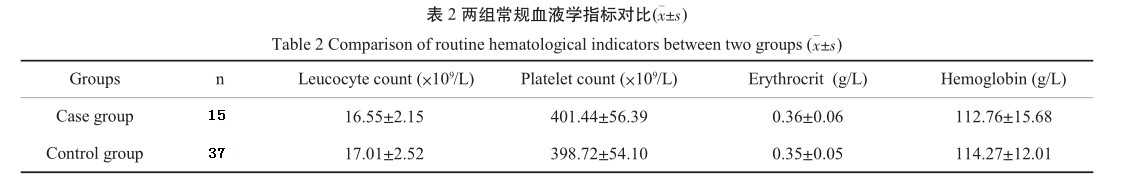
2.2常规血液学指标对比
两组入院时的白细胞计数、血小板计数、红细胞比容与血红蛋白值对比无统计学意义(P>0.05)。见表2。
2.3细胞因子表达对比
病例组患儿入院时的血清IL-1β、IL-6、TNF-α值都显著高于对照组(P<0.05)。见表3。

2.4影响因素分析
在52例患儿中,以是否继发冠脉受损作为因变量(0=无,1=有),以单因素分析有统计学意义的IL-1β、IL-6、TNF-α等因素作为自变量,Logistic回归方程分析显示IL-1β、IL-6、TNF-α都为导致冠脉受损发生的影响因素(P<0.05)。见表4与表5。


3讨论
川崎病(KD)是一种血管炎性疾病,IVIG在其治疗中起重要作用,然而临床上有10%~20%的患儿对IVIG抵抗,对这部分患儿的治疗是当前研究的重要领域,虽然已有多种药物(如英夫利昔单抗、环孢素、可溶性TNF-α受体、重组IL-1β受体拮抗剂)用于IVIG抵抗的治疗,但其效果仍存在争议,因此寻找其他治疗靶点至为重要。CD100主要表达于淋巴细胞和髓系细胞等造血细胞,细胞膜上的CD100于细胞活化后表达上调并在金属蛋白酶的作用下被剪切下来成为可溶性CD100(sCD100),导致血液中sCD100水平升高。越来越多的研究表明外周血sCD100水平在多种疾病状态下发生变化,并与疾病的发病机制密切相关。多项研究发现心力衰竭(HF)患者血液中sCD100水平升高,且HF缓解后sCD100水平明显下降;的研究发现冠心病者sCD100升高,且血清sCD100水平可反映冠脉狭窄的程度;这些研究说明sCD100与心血管疾病密切相关。血流储备(CFR)主要反应冠状动脉血液循环供应能力,是临床上反应冠状动脉循环情况的重要指标。CFR主要以静脉注射血管扩张剂后冠状动脉血流速度与静息状态下的血流速度的比值计算。临床上常主要采用静脉注射ATP药物观察血流储备,ATP为常用扩张冠脉药物,尤其对前降支小动脉扩张明显,可诱发其充血。因此,被认为是计算CFR和测量冠脉血流动力学的首选药物。本研究以冠脉LAD为观察指标,结果表明,与用药前比较,用药后两组LAD内径、PDV、D/RPDV、MDV、D/RMDV明显增加,血流量明显减少;且观察组各指标均低于对照组。由此可见,尽管恢复期KD患儿无合并冠脉损害症状,亦可能存在冠脉内皮功能损伤。CFR下降主要是内皮细胞功能受损和非上皮细胞依赖性血管扩张功能损伤的综合表。
结束语
综上所述,婴幼儿为川崎病的高发年龄,1岁以下发病占比较既往有所上升。婴幼儿不完全川崎病相较婴幼儿典型川崎病诊断所需时间更长,更容易发生误诊或漏诊,临床应该加强重视,进行全面检查,判断冠状动脉情况,最大程度做到早期准确诊断,减少冠状动脉病变。
参考文献
[1]陈春芳,曹宁丽,林峰.外周血中性粒细胞/淋巴细胞比值联合IL-6在川崎病患儿中水平变化及诊断的临床价值[J].中国现代医生,2019,57(34):1-3.
[2]石莉.ANCA,NLR及PLR在川崎病中的临床意义[D].南昌大学,2019.
[3]马蕾.血浆硫化氢浓度与白细胞硫化氢产率预测川崎病患儿冠状动脉扩张的研究[D].西安医学院,2019.
[4]周玉杰.Th17细胞/Treg细胞及其相关炎性因子在川崎病冠脉损伤中的作用[D].湖南师范大学,2019.
[5]冯思琪.CTRP1在川崎病冠状动脉损伤中的作用及机制研究[D].重庆医科大学,2019.