蒙阴县人民医院, 276200
【摘要】目的:探讨窄带成像内镜、染色内镜、常规内镜对于直肠息肉的病变诊断状况的应用效果。方法:以2015年1月至2016年1月到我院接受治疗的136例直肠息肉患者为观察对象,分别使用窄带成像内镜、染色内镜与常规内镜对直肠出现病变的患者进行检查,对病变位置进行腺管开口分型和微血管形态分型,并将窄带成像内镜、染色内镜以及常规内镜的检查结果以及病理诊断结果进行对比。结果:窄带成像内镜检出的病变样本为86例,染色内镜检出病变样本78例,常规内镜检出的病变样本12例。窄带成像内镜与染色内镜的检出率要优于常规内镜,窄带成像内镜与染色内镜的检出率差异不明显,不具有统计学意义。窄带成像内镜的对于直肠癌变的诊断符合率、特异度、敏感度分别为93.17%、91.63%、98.36%,染色内镜为89.63%、91.57%、95.48%,常规内镜为76.34%、78.12%、86.31%,由此可见,窄带内镜对于直肠癌变诊断的符合率以及敏感度要显著优于染色内镜和常规内镜,而窄带内镜与染色内镜的特异度则差异较小,但明显高于常规内镜。结论:窄带成像内镜在检查过程中,其成像效果更加清晰,对于病变状态的鉴别更加准确,能够突出肿瘤性病变与肺肿瘤性病变的区别,检查结果明显优于常规内镜,因此可以在临床诊断过程中推广应用。
【关键词】窄带成像内镜;染色内镜;直肠息肉;结肠镜检查
直肠位于大肠末端,它是人体消化系统的终端环节,也是经常出现病变的位置。直肠息肉也是医学界公认的癌前病变,对于腺性结肠息肉及时进行诊断和治疗是预防结肠癌变的关键步骤[1]。随着我国医疗水平的不断提升,内镜成像技术应用于癌变部位的检测是当前最重要的发展趋势。其中窄带成像技术是近年来结直肠癌变检查、结肠肿瘤性息肉检查过程中常用的检查技术,它具有成像清晰、准确的特点能够提升早期癌变检查的准确性,对于预防结直肠癌具有重要意义。本文同过比对窄带成像内镜、染色内镜以及常规内镜三者对于直肠息肉检出情况的对比,探讨窄带成像技术对于直肠息肉检查的临床实验价值,现将研究结果报道如下:
1 资料与方法
1.1 一般资料
以2015年1月至2016年1月到我院接受治疗的136例直肠息肉患者为观察对象,其中男性患者60例,女性患者76例。患者年龄为23~87岁,平均年龄为(49.3±2.6)岁。纳入标准为:患者结直肠出现肿块或者息肉病变,对于病变进行病理组织切片检测;并对回盲瓣及回肠末端进行结肠检查。所有纳入患者均无大肠腺瘤疾病史或炎症型肠疾病患者。对所有患者分别使用窄带成像内镜、染色内镜与常规内镜对直肠出现病变的部位进行检查。且在进行调查之前所有患者均签署了知情同意书。
1.2 方法
1.2.1 术前准备 所有患者在接受直肠检查的前一天将饮食换成流质食物,手术前4~6小时给患者进行口服复方电解质液配水帮助患者清洗肠道,当患者肠道内无排泄物渣滓时便可以开始进行肠内镜检查。
1.2.2 检查方法 检查过程中,患者采用左侧卧体位,并根据患者实际情况为其进行静脉注射适量麻醉剂进行无痛肠内镜检查。检查中需要将探头伸至回盲部[2]后方可退镜,在退镜之后发现结直肠出现病变后需要先清洗病变位置表面的粪便以及粘液,使被检测部位清晰可见。结肠镜头需停留在肛缘约5cm处,通过充气使壶腹部逐渐扩大,最终使得肠腔膨胀隆起,此时可以进行送镜检查,注意送镜过程一定要动作轻柔,降低患者痛苦,当镜身大约送至肠内20cm处时,调节角度按钮,使镜身保持最大向上的角度,在此之后,就可以配合旋转按钮,通过逐步旋转镜身完成对肠内情况的检查。在检查过程中,应重点记录直肠内息肉的大小、数量以及直肠粘膜的受损伤的程度,在检查过程中,还应注意患者的痛感等具体情况。
1.3 观察指标
根据息肉大小可以分成三个标准,分别为≤0.5cm、>0.5~1.0cm、以及>1.0cm[3]。根据世界卫生组织标准对腺瘤进行诊断并分析。对于病理的诊断参照以下标准:患者上表皮正常无异样,腺管出现轻微扩大即为增生不伴异型性;核细胞排列较为紧密,出现拉长、增大现象细胞核的分裂数量有小幅增长,为轻度异型增生;形态介于轻度异型增生与重度异型性增生之间则为中度异型性增生;核极性丧失,且出现复层化,该情况蔓延至细胞腺腔面,细胞核出现明显的增大、拉长,杯状细胞的数量减少幅度较大甚至完全消失即为重度异型增生[4]。
1.4 统计学分析
将收集到的数据录入SPSS18.0数据处理软件进行统计分析,用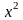 检验计数资料,计量资料均用(
检验计数资料,计量资料均用( )表示,以t检验,以P<0.05为差异具有统计学意义。
)表示,以t检验,以P<0.05为差异具有统计学意义。
2 结果
2.1常规内镜检测的直肠息肉病变患者12例,窄带成像内镜检测出病变样本86例,染色内镜检测病变样本78例,窄带成像内镜、染色内镜检测结果与常规内镜检测结果之间差异明显,具有统计学意义(P<0.05),窄带成像内镜与染色内镜检测结果无统计学意义(P>0.05)。见表1.
表1 三种内镜对于直肠病变检测结果对比
| 组别 | 检出息肉患者例数 | 检出息肉数量 | 不同直径息肉例数 | ||
| ≤0.5cm | >0.5~1.0cm | >1.0cm | |||
| 窄带成像内镜 | 86(63.24) | 263 | 72(83.72) | 2(2.33) | 4(4.65) |
| 染色内镜 | 78(57.35) | 186 | 65(83.33) | 6(7.69) | 7(8.98) |
| 常规内镜 | 12(8.82) | 89 | 9(75.0) | 1(8.33) | 2(16.67) |
2.2窄带成像内镜、染色内镜以及常规内镜的检测结果对比,窄带成像内镜与染色内镜的特异度较为相似,且显著高于常规内镜,窄带成像内镜与染色内镜的敏感度以及符合度差异明显,且都高于常规内镜。见表2.
表2 三种内镜的检测结果评价
| 组别 | 特异度% | 敏感度% | 符合度% |
| 窄带成像内镜 | 91.63 | 98.36 | 93.17 |
| 染色内镜 | 91.57 | 95.48 | 89.63 |
| 常规内镜 | 78.12 | 86.31 | 76.34 |
3 讨论
大肠腺瘤是形成大肠癌的主要病变,及早发现并切除对于疾病的控制和治疗具有重要作用。增生性息肉以及炎性息肉则属于非肿瘤性病变,可以不进行切除治疗。因此应根据肠内镜的检查判断病变呈肿瘤性还是非肿瘤性,以此为依据进行后续的治疗。窄带成像内镜检测技术是当前该领域较为先进的光学检测技术,它将光学内镜中的长波置换成窄波,从而使内镜中的白光的光谱变窄,形成高密度蓝光,由于蓝光波长较短,会很容易被血红蛋白吸收,所以通过窄带成像内镜可以清晰的看到黏膜微血管的结构特征,对于患者身体中的病变部位也有较为清晰的显示。染色内镜是通过在病变表面喷洒靛胭脂或亚甲蓝等染料进行检测的一种方法,这种检测方式受黏膜影响较大,如果染色不均匀,则容易出现成像不清晰的情况,且染色制剂本身对人体存在一定危害,使用过程中还有一些注意事项。通过本次调查可以看出,窄带成像内镜与染色内镜的对于直肠息肉的检测结果要明显由于常规内镜,对于病变部位的情况显示更加清晰,也更利于医生对患者病变程度进行分析、判断。通过窄带成像内镜可以扑捉到直肠病变部位息肉的微血管结构变化,帮助医生区分肿瘤性病变还是非肿瘤性病变,进而确定后续的治疗方案,除此之外,该种检测方法操作简单,对患者造成的伤害较小,在提升准确度的同时最大限度的保障了患者的利益,值得在临床实践中大力推广应用。
参考文献:
[1]乔琨,刘芳,田书信等.内镜下窄带成像技术对结直肠息肉样病变的诊断价值[J].山东医药,2016,56(10):36-37.
[2]唐建光,苏燕波,廖日斌等.窄带成像结肠镜在结直肠息肉样病变诊断中的应用价值[J].广西医学,2016,38(10):1374-1376.
[3]刘丽(综述),孙晓滨,单晶(审校)等.电子染色内镜对结直肠息肉诊断的研究进展[J].肿瘤预防与治疗,2016,29(1):40-43.
[4]滕晓琨,王国品.窄带成像结肠镜诊断结直肠息肉样病变的临床价值[J].中国煤炭工业医学杂志,2016,19(11):1587-1591.